Alerta Global X Realidade Local
Do enigmático Vírus Nipah ao Retorno do Sarampo
Dra. Daniela Droppa-Almeida
2/3/20269 min read


Não podíamos deixar de trazer essa análise baseada em dados reais da Organização Mundial de Saúde (OMS) e do Ministério da Saúde. O papel da Bispora, além de trazer soluções biotecnológicas, também é fornecer a realidade e o que de fato precisamos nos preocupar a nível nacional. Apesar de vivermos em uma era de interconectividade sem precedentes. Temos dois cenários, por um lado, a globalização acelera a inovação, por outro, ela transforma fronteiras geográficas em meras linhas imaginárias para patógenos emergentes. Recentemente, o mundo voltou seus olhos para a Ásia devido a novos surtos do Vírus Nipah (NiV). Mas, enquanto monitoramos ameaças distantes, doenças que considerávamos "vencidas" e arboviroses sazonais estão cobrando um preço alto em solo brasileiro.
Neste artigo, vamos dissecar o que a ciência diz sobre esses riscos e onde nossa atenção deve estar realmente focada em 2026.
O Vírus Nipah: Uma Ameaça Silenciosa e Letal
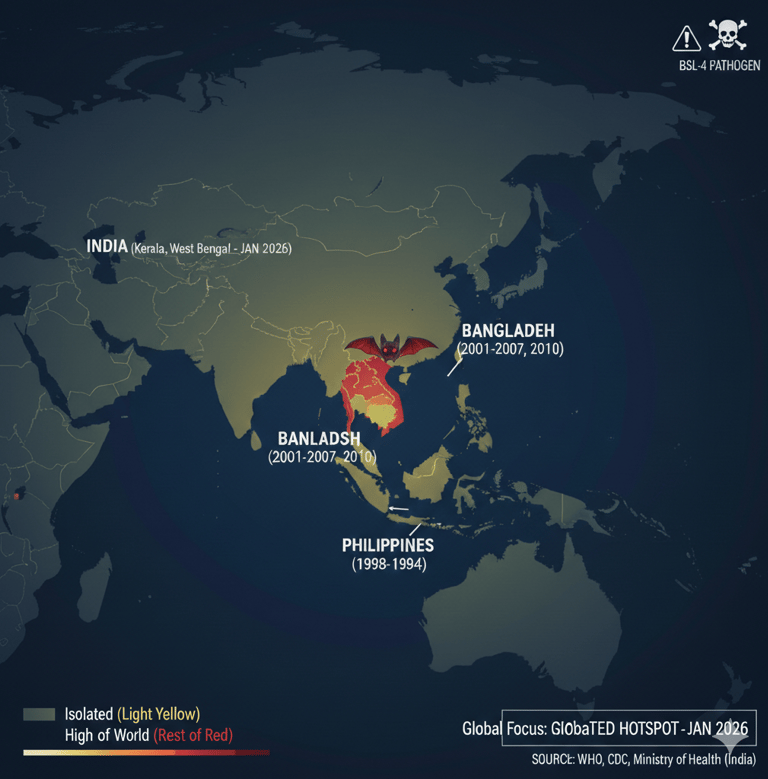
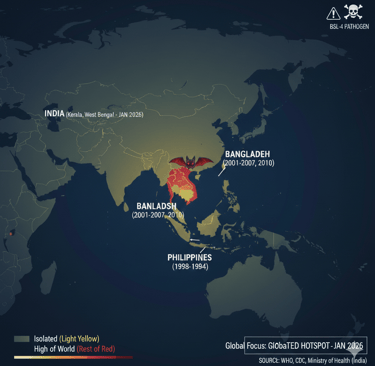
Identificado pela primeira vez em 1998, o Nipah não é um vírus novo, mas sua letalidade o coloca no topo da lista de prioridades da OMS. Pertencente à família Paramyxoviridae, é um patógeno de Nível de Biossegurança 4.
Onde ele está hoje? Em janeiro de 2026, a Índia (especialmente no estado de Bengala Ocidental) notificou novos casos confirmados em profissionais de saúde.
Contágio e Transmissibilidade: O vírus passa de morcegos frugívoros (Pteropus) para humanos ou hospedeiros intermediários (como porcos). A transmissão entre humanos ocorre via fluidos corporais e secreções respiratórias. Embora seu R0 (número médio de pessoas que alguém já infectado pode infectar) seja baixo, variantes recentes mostram uma adaptação preocupante para o contágio direto entre pessoas.
Sintomas e Sequelas: A infecção começa com febre e cefaleia, mas pode evoluir rapidamente para encefalite aguda ou pneumonia atípica. A taxa de mortalidade é assustadora: 40% a 75%. Além disso, há registros de casos assintomáticos e sequelas neurológicas persistentes em 20% dos sobreviventes.
O Nipah pode chegar ao Brasil?
Embora o Ministério da Saúde monitore o cenário, o risco de transmissão local em 2026 é considerado baixo, inclusive fake news foram desmentidas pelo próprio Ministério da Saúde. O vetor principal (o morcego Pteropus) não habita nossas terras. O maior risco reside na importação via viajantes. Nossa verdadeira defesa aqui é a vigilância genômica e sanitária em portos e aeroportos.
O Perigo Real: O que já está "em casa"
Enquanto monitoramos o Nipah, o cenário epidemiológico brasileiro em 2026 exige atenção urgente para ameaças que já circulam entre nós.
O Retrocesso do Sarampo
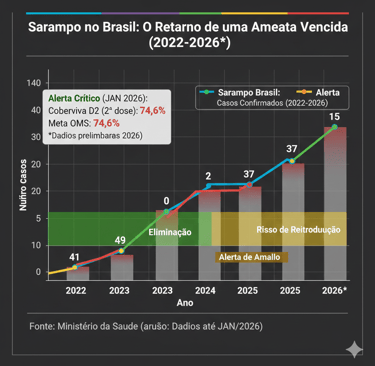
O sarampo é o mestre da transmissibilidade. Em 2025, as Américas viram o número de casos saltar 34 vezes. No Brasil, após termos perdido o certificado de eliminação em 2019, enfrentamos novos surtos em 2025 e 2026.
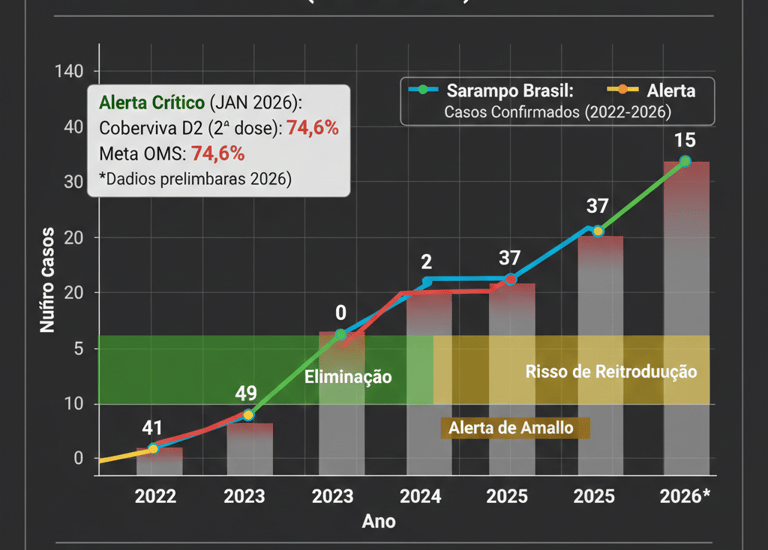
Os dados de janeiro de 2026 mostram um cenário de "alerta amarelo" para o sarampo no Brasil. Embora tenhamos recuperado a certificação de país livre de sarampo endêmico no final de 2024, a reintrodução por casos importados (especialmente da Bolívia, Canadá e EUA) gerou surtos localizados em 2025 que continuam sob monitoramento agora em 2026.
Abaixo, apresento um gráfico que ilustra essa curva: o sucesso da eliminação seguido pelo risco iminente de reemergência devido à baixa cobertura vacinal (91,2% para a D1 e críticos 74,6% para a D2, longe da meta de 95%).
O "Vale" de 2023: O gráfico mostra o ano de 2023 com zero casos, fruto de um esforço imenso de vigilância.
O Salto de 2025: O aumento para 37 casos confirmados (e outros em investigação) não é apenas um número; representa falhas na barreira sanitária causadas pela baixa adesão à segunda dose (D2), que está em apenas 74,6%.
"Os dados não mentem. Enquanto olhamos para as ameaças do futuro, como o Nipah, o sarampo está aproveitando as lacunas do presente. Na BISPORA, usamos a ciência para fechar essas janelas de risco."
Por que os casos voltaram a subir?
O gráfico acima reflete o impacto direto do movimento antivacina e da hesitação vacinal. O sarampo não "surgiu do nada"; ele encontrou uma população vulnerável.
A "Janela" de Suscetíveis: Com a cobertura da 2ª dose abaixo de 75%, o Brasil criou um estoque de crianças e adultos sem imunidade.
O Efeito Importação: Em 2025, houve um aumento de 34 vezes nos casos das Américas. O vírus viaja com as pessoas. Como o sarampo é um dos vírus mais contagiosos do mundo (R0 até 18), um único viajante infectado em uma comunidade com baixa vacinação é o suficiente para iniciar um surto, como o caso que aconteceu em Campos Lindos (TO).
Desinformação: A disseminação de notícias falsas sobre a Tríplice Viral ainda é o maior obstáculo para que o Brasil atinja a meta de segurança de 95%.
"Nesse contexto, enquanto o Nipah é uma preocupação de biossegurança laboratorial e vigilância de fronteira, o sarampo é uma falha de barreira social e imunológica que já estamos enfrentando."
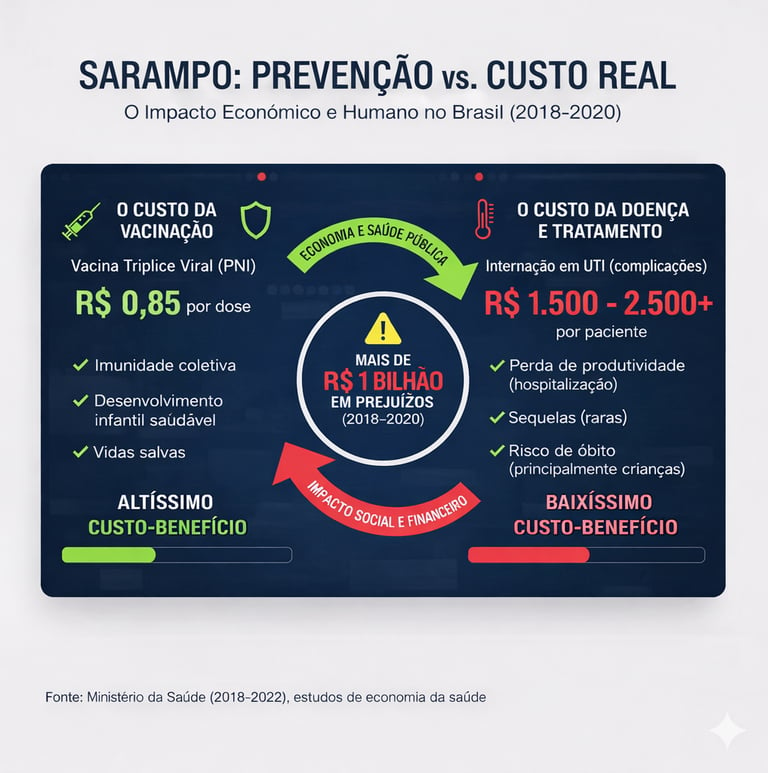
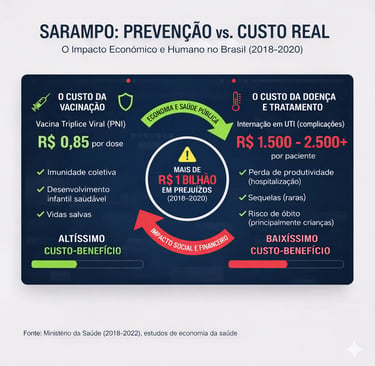
Gastos com a Retomada do Sarampo
O custo do sarampo para o Estado não se resume apenas ao tratamento, mas também ao bloqueio vacinal de emergência e logística.
Campanhas de Emergência: Entre 2019 e 2020, o Ministério da Saúde destinou cerca de R$ 250 milhões extras apenas para ações de interrupção da transmissão (compra de doses adicionais de tríplice viral e campanhas de mobilização).
Custo de Internação: Estudos de economia da saúde no Brasil estimam que o custo médio de uma internação por sarampo no SUS gira em torno de R$ 1.500 a R$ 2.500 por paciente, dependendo das complicações (como pneumonia ou encefalite).
Perda Produtiva: Se somarmos o custo indireto (dias de trabalho perdidos pelos pais e o custo social da mortalidade), o impacto econômico estimado durante o pico do surto (2018-2019) ultrapassou a marca de R$ 1 bilhão.
Abaixo tem uma imagem que mostra os custos do Estado em relação a vacinação versus a ausência de vacinação.
Um ponto muito importante a ser abordado é: se o Sarampo que tinha sido eliminado em 2019 por existir uma profilaxia eficiente, um tratamento conhecido, imagine outras viroses que ainda não existem vacinas ou as que existem não possuem a mesma eficácia?
Vamos falar um pouco sobre as arboviroses e os novos casos que todo ano se repetem no Brasil?
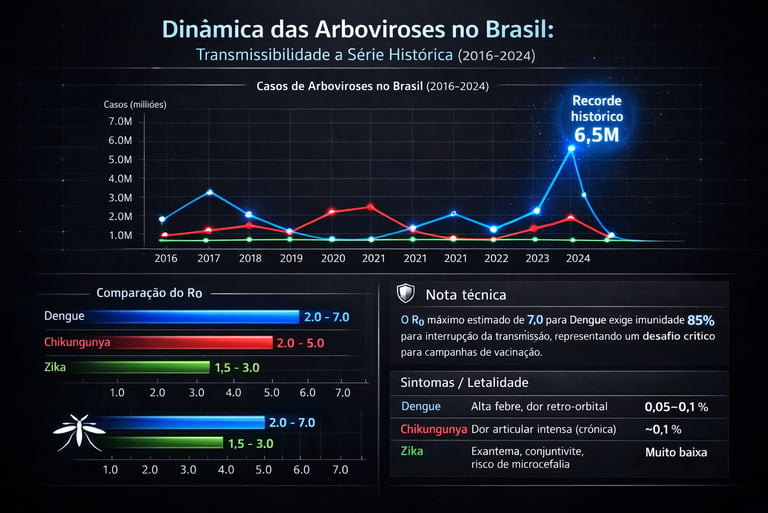
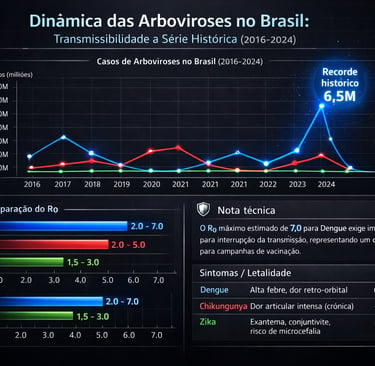
Arboviroses: O Peso de Dengue, Chikungunya e Zika (ZIKV)
Essas três viroses são ocasionadas pelo mesmo vetor, o Aedes aegypti, no entanto, os valores de R0 são influenciados por fatores ambientais idênticos (temperatura, densidade populacional e pluviosidade), mas variam conforme a biologia de cada vírus. Abaixo temos um infográfico importante trazendo os casos nos últimos anos, o R0 e a letalidade das três arboviroses.
Estudos de economia da saúde no Brasil (incluindo dados do Ministério da Saúde e Fiocruz) estimam que o impacto econômico total das arboviroses varia conforme a intensidade das epidemias, mas os patamares médios são:
Custos Totais (SUS + Perda de Produtividade) - Dengue [1 e 2]
Nota sobre a Dengue: Em anos de recorde como 2024/2025, o gasto anual pode ultrapassar os R$ 5 bilhões devido à sobrecarga das unidades de pronto atendimento e à explosão de exames laboratoriais.
Falta de Vacina: Estima-se que a introdução de uma vacina com eficácia de 80% poderia economizar ao Brasil cerca de R$ 1,2 bilhão por ano apenas em custos diretos e indiretos de Dengue.
"Ontem, 10 de fevereiro, celebramos um marco na biotecnologia nacional: o início da imunização contra a dengue, priorizando 1,2 milhão de profissionais na linha de frente da saúde. Este avanço é fruto de um robusto ecossistema de inovação, contando com o investimento de R$ 130 milhões do BNDES e o suporte constante do Ministério da Saúde. Mais do que uma vacina, é a prova de que o investimento em ciência brasileira salva vidas." [3]
Custos Diretos (SUS: Diagnóstico e Tratamento) - Chikungunya [4]
Fase Aguda: O custo de atendimento inicial (consulta, exames de sorologia e medicamentos para dor) gira em torno de R$ 480,00 por paciente.
Fase Crônica (O Gargalo): Um paciente crônico custa ao SUS, em média, R$ 4.200,00 por ano. Isso inclui:
Consultas recorrentes com reumatologistas.
Uso contínuo de analgésicos e corticoides.
Sessões de fisioterapia para manejo da dor articular.
Exames de imagem para monitorar danos articulares.
Custos Indiretos (Perda de Produtividade)
Este é o maior componente do custo da Chikungunya no Brasil. Por causar dores incapacitantes, o impacto no PIB é massivo.
Absenteísmo na Fase Aguda: Média de 10 a 15 dias de afastamento total (superior aos 7 dias da Dengue).
Presenteísmo e Incapacidade Crônica: Muitos pacientes tentam voltar ao trabalho mas produzem menos devido às dores, ou precisam de aposentadorias precoces e auxílio-doença.
Custo Mensal por Trabalhador Afastado: Estima-se uma perda de produtividade de R$ 1.800,00 a R$ 2.400,00 (considerando o custo do dia de trabalho parado + encargos).
Custos da Fase Aguda (Infecção Geral) - ZIKV [5]
Estes são os gastos com a população que contrai o vírus mas não desenvolve complicações congênitas.
Custos Diretos (SUS): O diagnóstico por RT-PCR e o manejo clínico de suporte. O custo médio por paciente ambulatorial é de R$ 450,00. Se houver complicações neurológicas, como a Síndrome de Guillain-Barré (SGB), o custo de internação em UTI pode chegar a R$ 35.000,00 por paciente.
Perda de Produtividade: O Zika causa um afastamento médio de 7 dias. Com base na renda média brasileira, o custo do absenteísmo é de aproximadamente R$ 650,00 por trabalhador infectado.
No entanto, os gastos do ZIKV vão além em casos de complicações congêtinas.
O Prejuízo Econômico da Síndrome Congênita do Zika (SCZV)
Diferente da Dengue, onde o custo é concentrado no evento agudo, o Zika gera um passivo fiscal e social vitalício. O Brasil gasta milhões mensalmente para sustentar as famílias e o tratamento das crianças nascidas entre 2015 e 2016.
Custos de Benefícios e Pensões (Estimativa Mensal e Anual)
Atualmente, existem cerca de 3.500 a 4.000 crianças recebendo benefícios específicos no Brasil.
Pensão Especial Vitalícia + BPC: O governo desembolsa aproximadamente R$ 3.000,00 por criança/mês (considerando o acúmulo de benefícios e auxílios).
Gasto Mensal Direto (Pensões): ~ R$ 11 a 12 Milhões.
Gasto Anual Direto (Pensões): ~ R$ 140 a 150 Milhões.
Custos Assistenciais e Danos Relacionados
Se somarmos a rede de apoio do SUS (reabilitação, órteses, medicamentos), o custo sobe drasticamente:
O Prejuízo Acumulado: Considerando a expectativa de vida e a necessidade de cuidado 24h, estima-se que cada caso de Zika Congênita custará ao Estado e à sociedade cerca de R$ 1,5 a 2 milhões ao longo de 20 anos.
Consolidação: O Custo da "Falta de Vacina" para ZIKV
Se projetarmos esses valores para o total de casos acumulados desde a descoberta da relação entre Zika e Microcefalia:
Prejuízo Total Estimado (desde 2015): O impacto na economia brasileira já ultrapassa os R$ 10 bilhões.
Custo de Oportunidade: Esse valor é cerca de 50 vezes superior ao que seria necessário para financiar o desenvolvimento completo e a distribuição de uma vacina nacional em larga escala.
Danos Sociais Incalculáveis: Além do financeiro, há o dano emocional e a exclusão social das famílias, o que gera um custo de assistência social secundário (saúde mental dos cuidadores).
Vamos tentar visualizar os dados em um gráfico para facilitar todos esses dados e custos que o Brasil tem?
Por que focar no ZIKV?
Ao discutirmos o Zika Vírus, revelamos um cenário epidemiológico frequentemente negligenciado. Enquanto a Dengue domina as atenções devido ao seu elevado R0 e à complexidade de seus sorotipos — o que impulsionou o desenvolvimento de vacinas — o Zika e a Chikungunya permanecem em um "ponto cego" da saúde pública. Embora circulem ativamente no país, essas arboviroses possuem dinâmicas de impacto muito distintas, cujos danos socioeconômicos, muitas vezes mascarados, exigem um olhar urgente da biotecnologia.
Onde focar nossos esforços? Inovação contra a Negligência
A ciência deve ser pragmática. A preocupação com vírus emergentes é válida, mas nossa prioridade estratégica deve ser a consolidação das defesas contra as ameaças que já habitam nosso território. Proteger a população exige mais do que dados; exige o combate à desinformação e o monitoramento constante de vetores e imunização. Não podemos permitir que o temor do "novo" nos distraia das batalhas que ainda não vencemos — e cujos danos são totalmente evitáveis através da biotecnologia e da gestão eficiente.
Gostou dessa análise? Como você vê a preparação do Brasil para essas emergências em 2026?


Contatos:
© BISPORA 2025. All rights reserved.
+55 (11) 94146-0394

Av. Paulista, 1636 - CJ 4 - PAV. 15 - Sala 1504/2274 - Cerqueira César, CD. Paulista Corporate, São Paulo SP - CEP 01310-200
